Latest Posts
Carol Carriola, de 37 años, partera y ex presidenta del sindicato de estudiantes de la Universidad de Concepción (una importante ciudad industrial y ...
Moody's dice que Codelco de Chile podría beneficiarse de su ingreso al negocio del litio SANTIAGO, 17 de abril (Reuters) - Codelco, el gigante estatal ...
Compañía: Codelco sede: Santiago, Chile Toneladas anuales promedio: 1,8 millones de toneladasLa Corporación Nacional del Cobre de Chile (Codelco) es una ...
El presidente del Colegio Normal de Chile, Mario Aguilar, fue elegido miembro del Consejo Internacional de Educación para América Latina, EILA, para ...
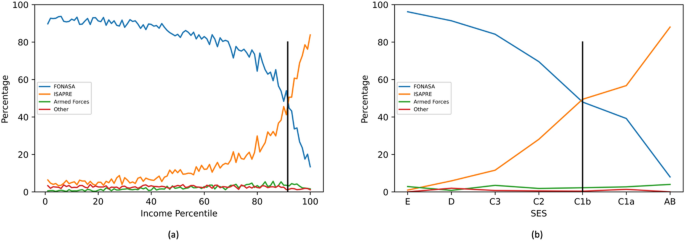
El presente estudio fue motivado por investigaciones anteriores, donde se observaron diferencias significativas en la supervivencia de los pacientes con CCR ...
Administradores de frutas chilenas Chile se reunió con los senadores Yasna Provoste y Rafael Prohens de la Región de Atacama para ...
A medida que la campaña de uva de mesa 2024 de Chile finaliza en las próximas dos semanas, las exportaciones a China han bajado un 50%, ...
La Ministra de Minas de Chile, Aurora Williams, el Ministro de Finanzas, Mario Marcel, y el Ministro de Economía, Fomento y Turismo, Nicolás Grau, anunciaron ...
SANTIAGO: La minera estatal chilena Codelco planea seleccionar un socio para un futuro proyecto de litio en Marisunga, uno de los mejores salares del país, en ...
- 1
- 2
- 3
- …
- 300
- Página siguiente »